前立腺癌の診断と治療
はじめに
前立腺癌は中高年の男性に多くみられるがんです。
アメリカではすでに10年以上前から男性のがんの中で罹患率(病気にかかる比率)が最も高くなっています。
日本でもライフスタイルの変化にともない近年急激に患者数が増えています。
ここ10年で前立腺癌による死亡者数は1.5倍に増えました。
前立腺癌は早期に治療すれば完治する可能性が高いのですが、初期には自覚症状がほとんどないため、進行してから見つかる例が少なくありません。
よって、症状が出る前にがんを発見することが非常に大切でそのためには検診などで定期的にPSA検査を受け、異常があった場合は、前立腺生検を受けることがもっとも重要です。
前立腺の構造
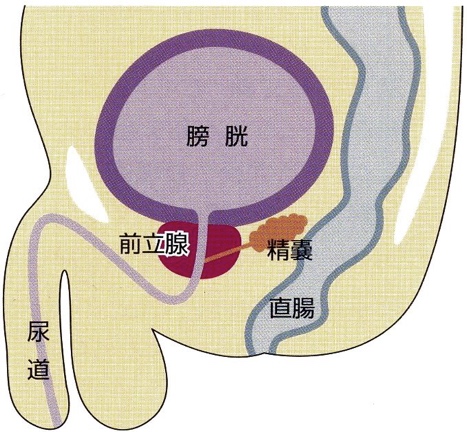
前立腺は男性だけが持つ生殖器官の一部で大きさはクルミ大ほどです。膀胱のほぼ真下にあり、尿道を取り囲んでいます。
前立腺の働きはよくわかっていませんが、精液の一部となる前立腺液を分泌しています。
前立腺生検とは?
検診や血液検査などで、がんの疑いがある場合に、前立腺の組織を採取し、顕微鏡で観察して悪性(がん)か良性かを確認するために行います。
現在、前立腺癌の確定診断のために必須の検査です。
検査時間:20分程度
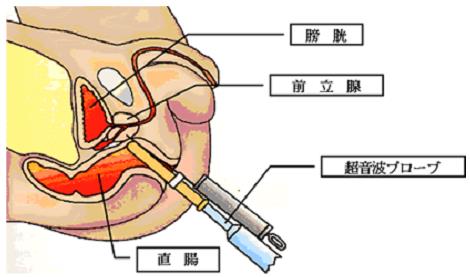
検査手順
- お尻(肛門)から超音波プローブを挿入して前立腺を観察します。
- 痛み止めの局所麻酔をします。
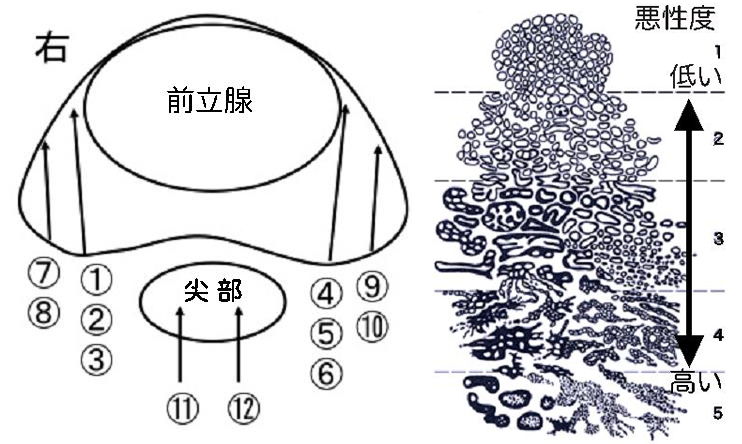
- 超音波で見ながら、前立腺に自動生検針という針を刺し、組織を12カ所程度採取します。検査終了後、血尿の程度を確認します。
合併症について
- 出血:前立腺および周囲は血流の多い場所であり、また直腸粘膜も比較的太い静脈が走っています。そのために、直腸出血や血尿がみられる場合があります。直腸出血は通常圧迫止血で止まりますが、時には内視鏡による止血を要することもあります。血尿は、通常数日以内に止まりますが、時に2〜3週間かかることもあります。
- 感染:抗生物質の内服や直腸内への消毒液の使用により、感染予防を行っていますが、それにもかかわらず発熱したり、前立腺が腫れて尿が出にくくなったりすることがあります。特に37℃後半の発熱が生じたら昼夜を問わず緊急連絡を下さい。早急に強力な抗生物質による治療が必要です。もし放置すると、重篤化することがあります。ただし、このような感染例は当科では極めて稀です。
- 痛み:比較的痛みが少ない検査ですが、痛みの強い場合は御申し出ください。
- ショック:稀ですが、主に細菌等が原因となって、いわゆるショック状態になることがあります。体調が悪い場合や合併症がある場合などに起こりやすいのですが、予測不能です。気分不快、冷汗、めまい、動悸などの症状があります。この場合は適宜処置を行います。
- 血精液症:前立腺は精液の一部を産生しています。 生検後は数週間、精液に血が混じることがあります。通常、自然に軽快しますので心配要りません。
- その他の合併症:予想しない合併症が起こる可能性が常にあります。これが起こった場合には早急に対応します。
- 死亡率:敗血症による死亡例が世界で少なくとも4例以上報告されています。
検査後のことについて
出血や発熱がなければ翌日に退院となります。
この検査(病理検査)は、結果が出るまで約2週間を要しますので、次の外来受診時に結果を説明します。
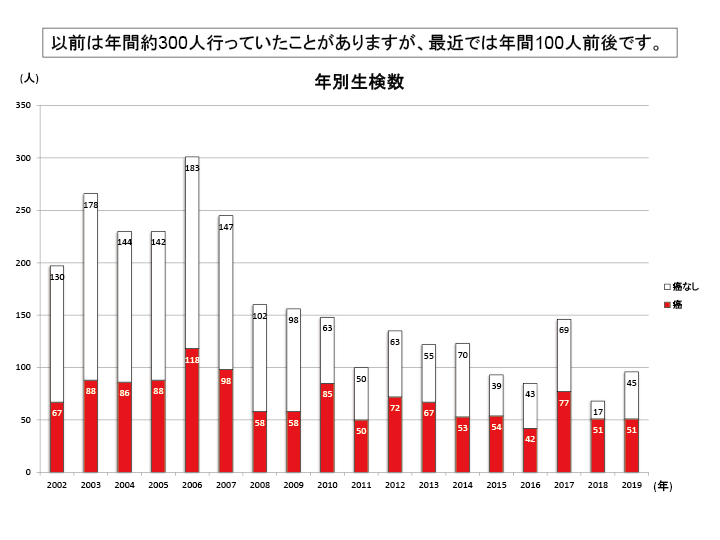
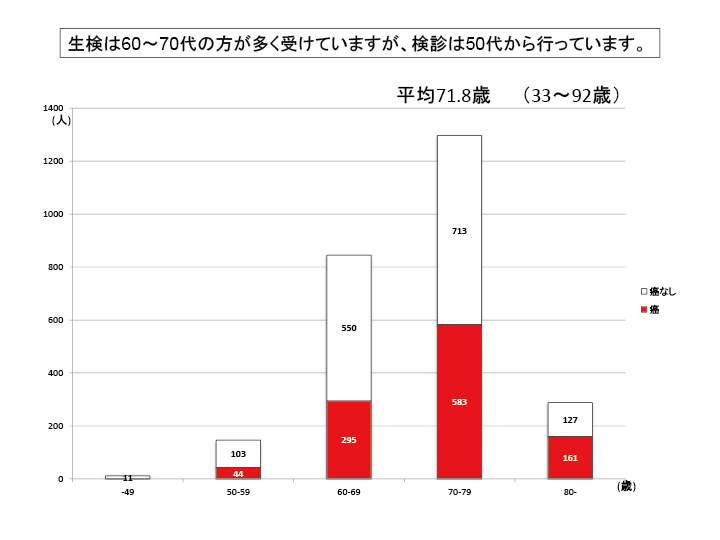
当院の前立腺生検
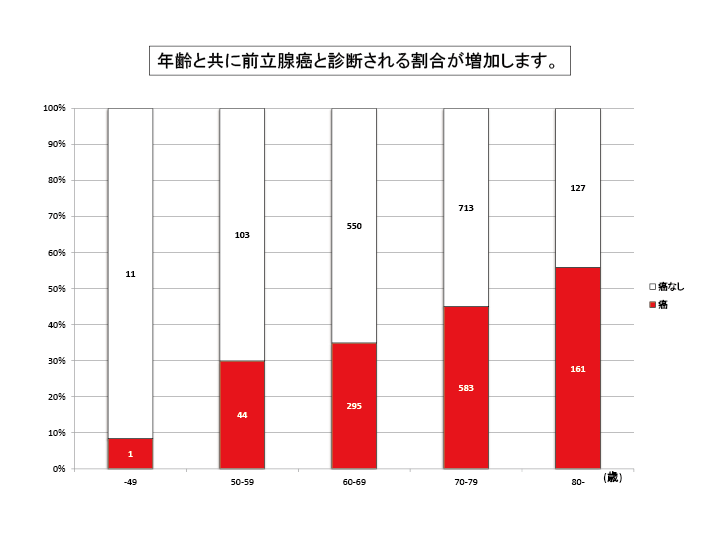
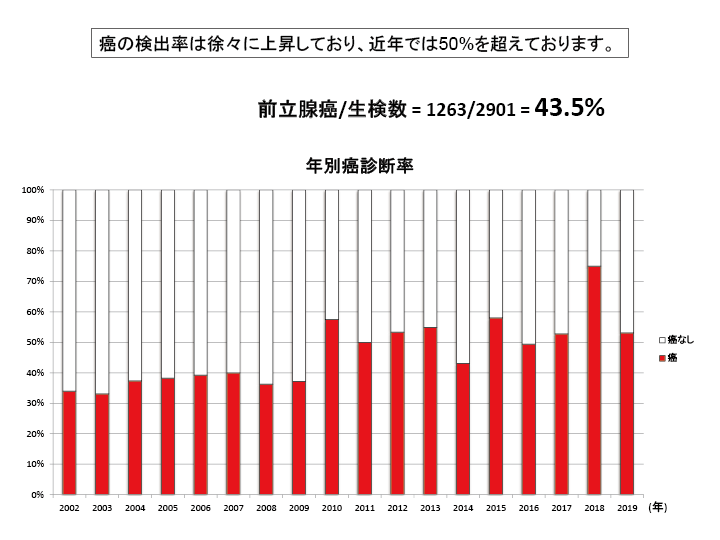
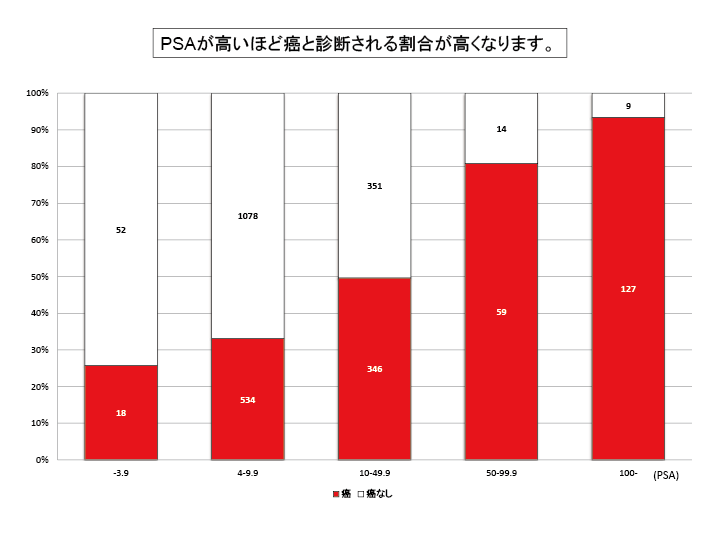
前立腺癌とは
前立腺癌は中高年の男性に多くみられるがんです。
アメリカではすでに10年以上前から男性のがんの中で罹患率(病気にかかる比率)が最も高くなっています。
日本でもライフスタイルの変化にともない近年急激に患者数が増えています。
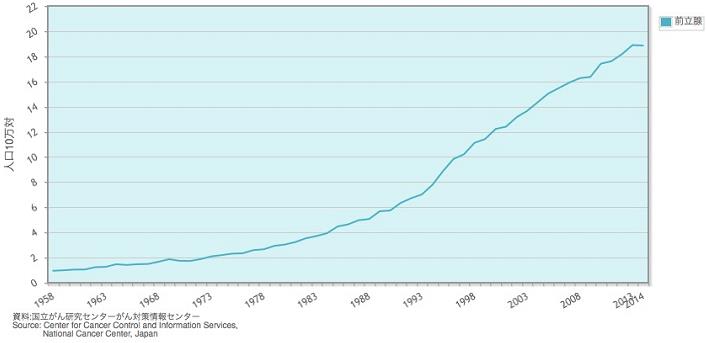
前立腺癌は早期に治療すれば完治する可能性が高いのですが、初期には自覚症状がほとんどないため、進行してから見つかる例が少なくありません。
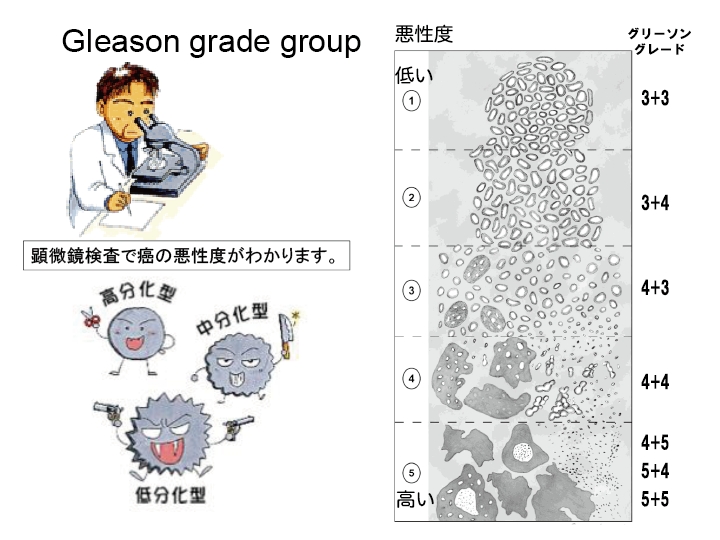
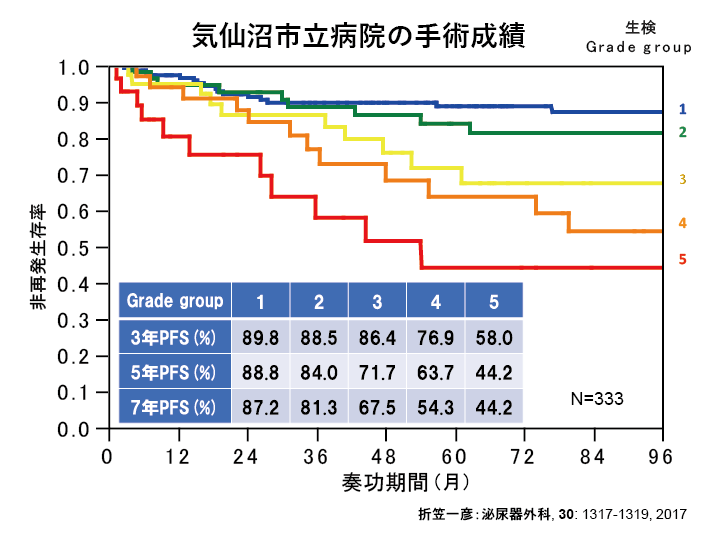
前立腺生検の病理組織検査からわかること
- 癌の悪性度(グリソンスコア)
- 前立腺内の癌の局在、広がり
前立腺癌の進行過程
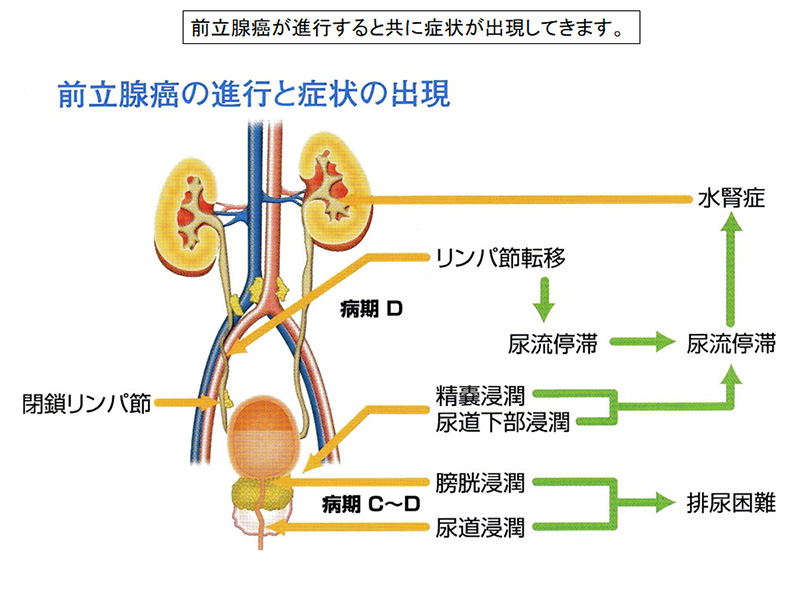
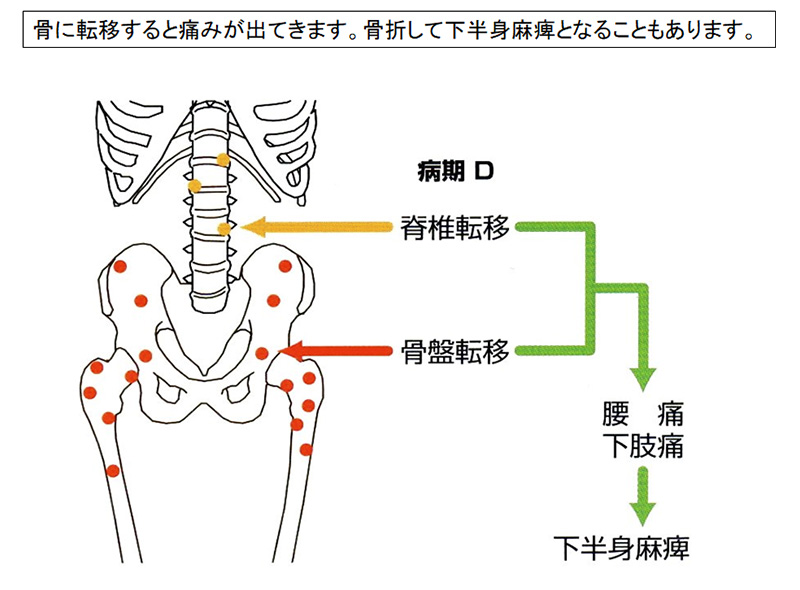
- 前立腺内に発生した癌細胞が増殖し、やがて前立腺の被膜を破って外に出て、周辺の膀胱や精嚢にも入り込みます(局所浸潤)。また、リンパ節や血管を介して骨(脊椎、骨盤)に転移します。そこで、前立腺生検で癌が見つかった場合は、癌細胞が浸潤や転移していないかどうかを調べます。
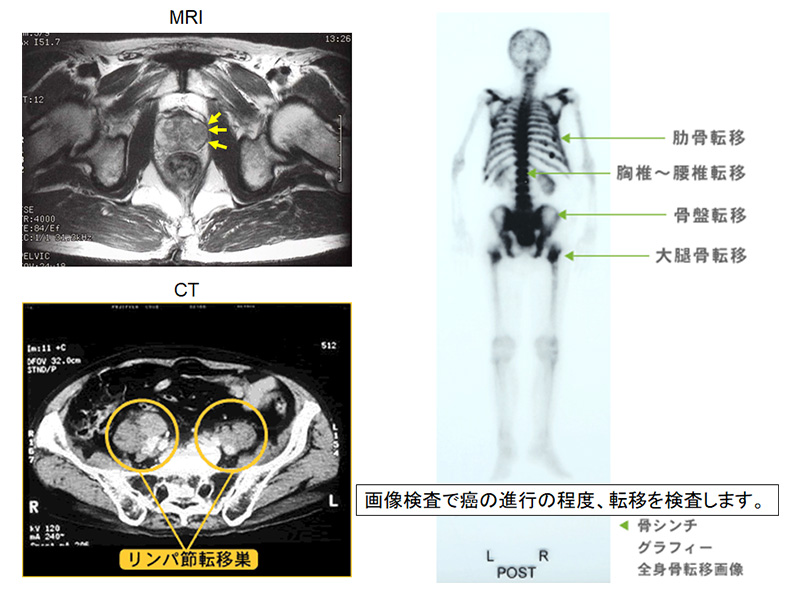
- まず、前立腺からの局所浸潤は直腸診の触感でもある程度わかりますが、骨盤内のCTやMRI検査をして確認します。
- CTやMRIの検査ではリンパ節の腫れも確認します。前立腺癌が最初に転移するリンパ節は前立腺の近くにある閉鎖リンパ節で、進行すると大動脈近くのリンパ節にも転移がみられます。
- 骨への転移は、骨シンチグラフィーで確認します。癌の転移部分は黒く写ります。
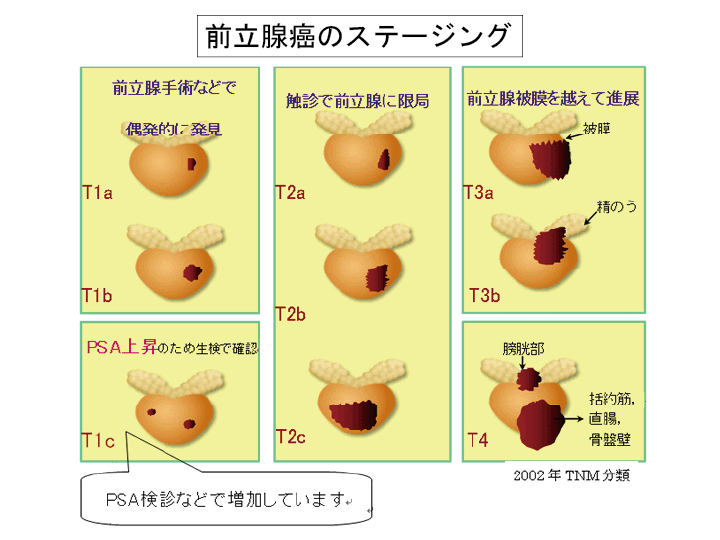
前立腺癌のステージング
前立腺癌がどの程度進行しているかを分類したものがステージングです。
前立腺生検のみで癌が確認されたT1、直腸診で触知されるT2、前立腺の被膜を破り精嚢まで浸潤したT3、膀胱まで浸潤したT4、リンパ節に転移したN1、骨に転移したM1に分類されます。
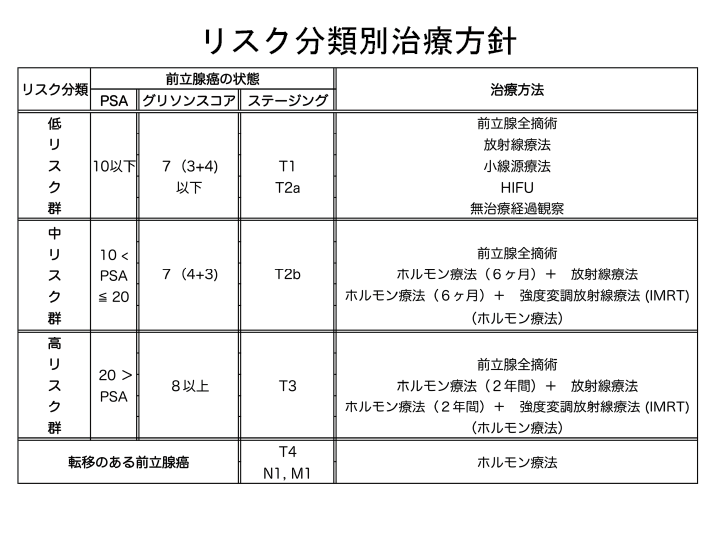
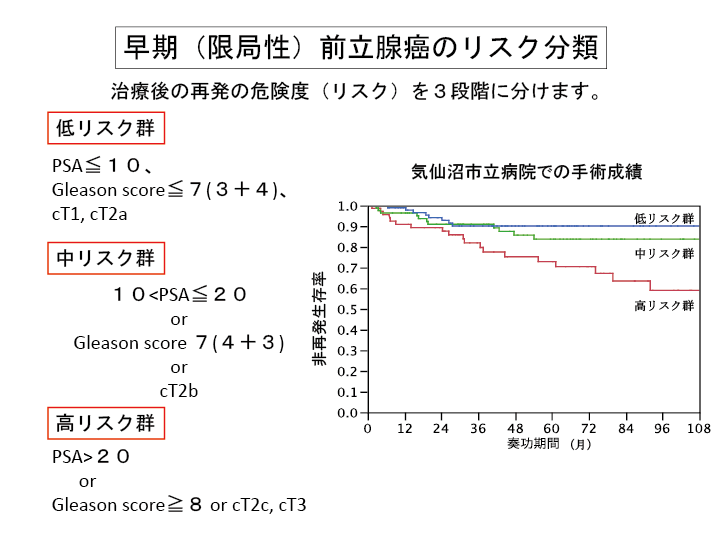
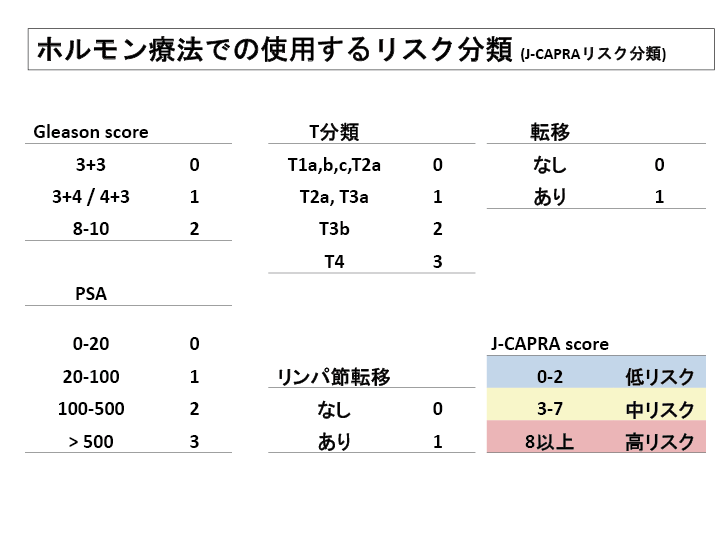
早期前立腺癌のリスク分類
SA値、癌の悪性度(グリソンスコア)、直腸診、MRI、CT等の画像情報(癌の広がり)により治療後の再発の危険度(リスク)を3段階に分けます。
| 低リスク群 | PSA≦10, Gleason score ≦ 7(3+4)、病期T1a/T2a |
|---|---|
| 中リスク群 | 10 < PSA ≦ 20またはGleason score 7(4+3) または病期T2b |
| 高リスク群 | PSA > 20またはGleason score ≧ 8 または病期T2c/T3 |
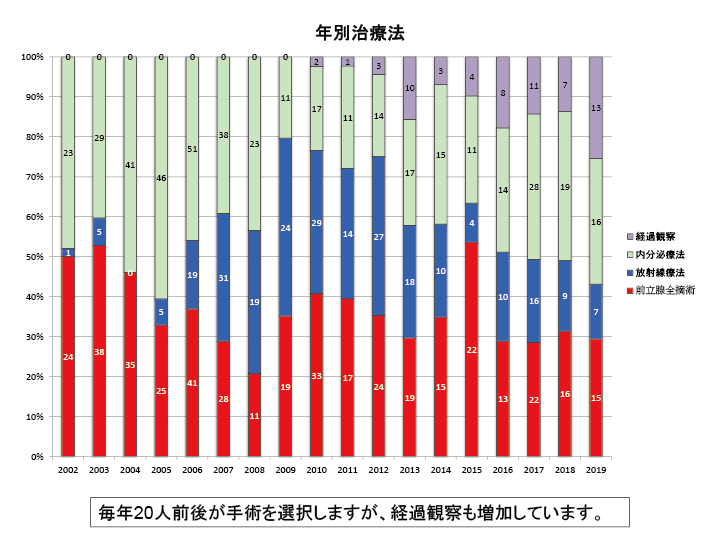
前立腺癌の治療選択
転移のない前立腺癌
癌を全て取り去って完治を目指す根治療法が第一選択。
根治療法には手術療法、放射線療法があります。
転移のある前立腺癌
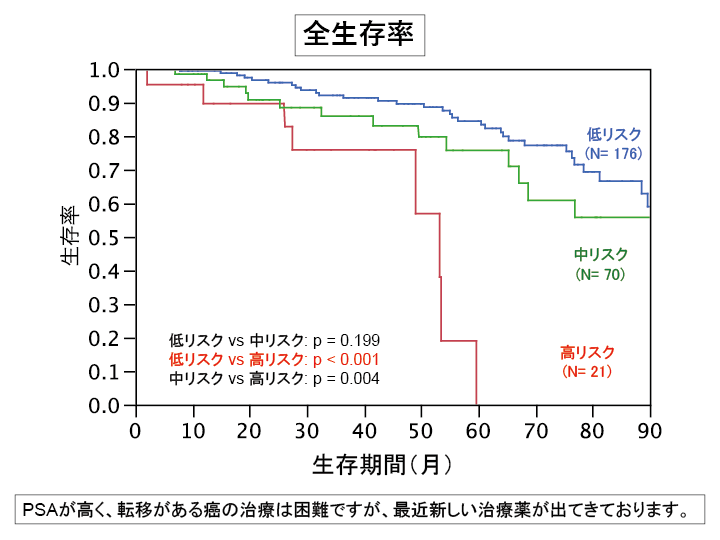
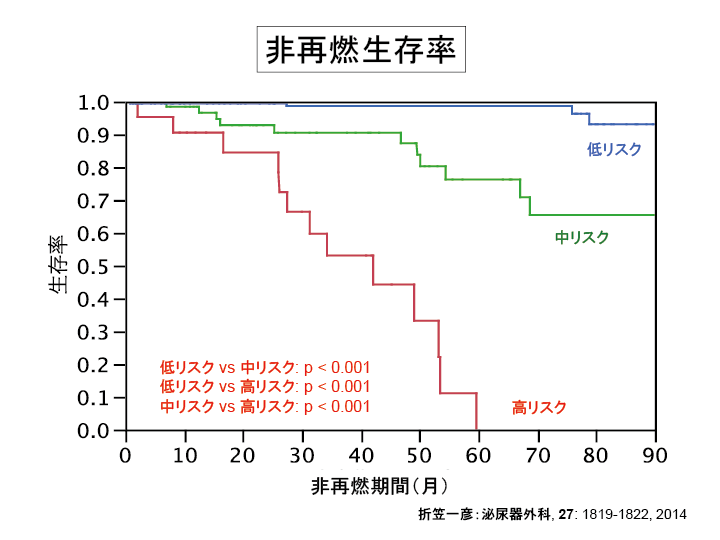
癌を縮小させて生命への影響を少なくして共存をはかるホルモン療法が選択されます。
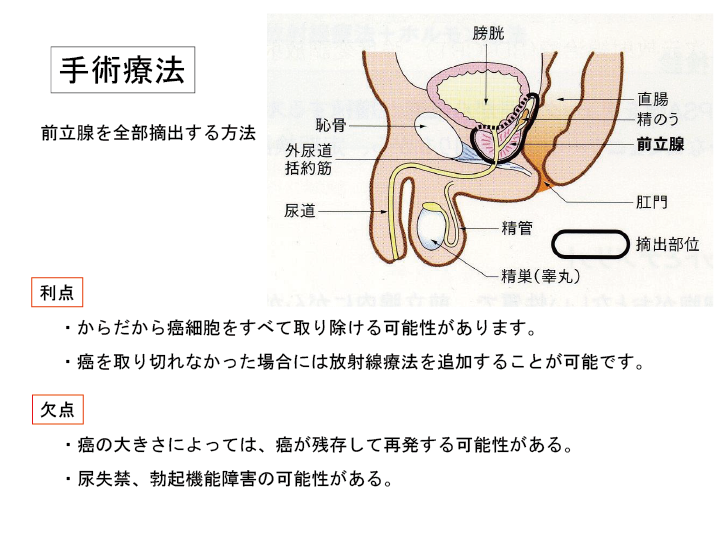
手術療法(前立腺全摘術)
文字通り前立腺を全部摘出する方法です。
約2週間の入院が必要です。
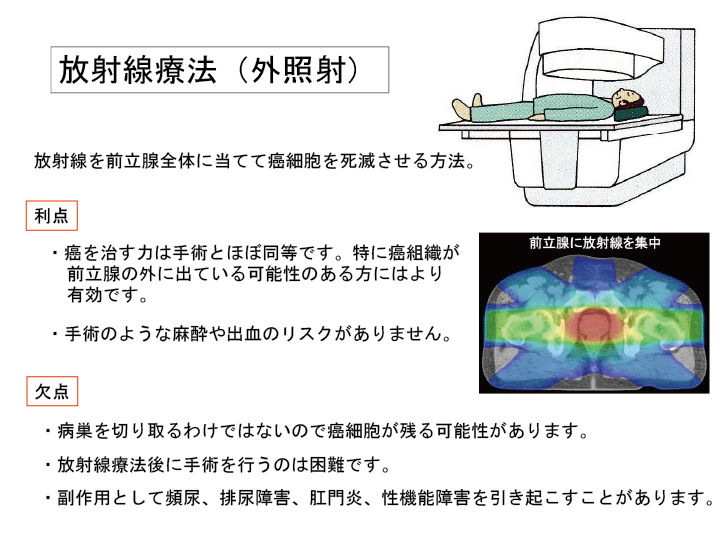
放射線療法(外照射)
放射線を前立腺全体に当てて癌細胞を死滅させる方法です。
治療期間は約2ヶ月です。
入院で治療しますが、通院治療も可能です。
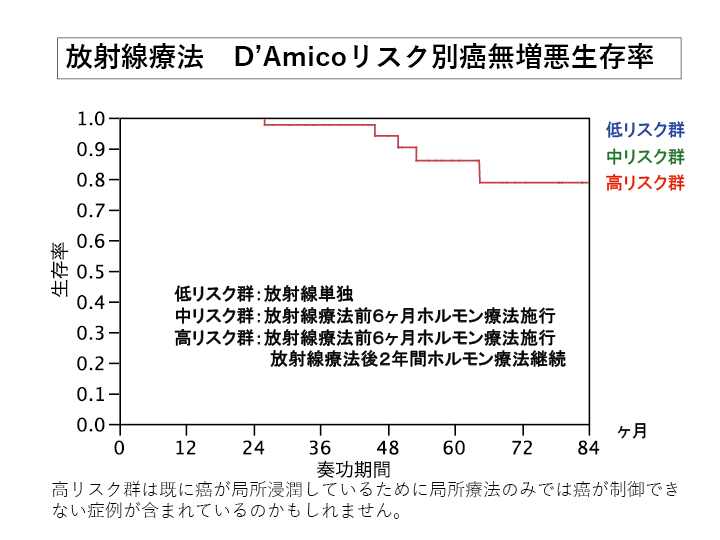
内分泌療法(ホルモン療法)
前立腺癌は男性ホルモンにより進行する特徴を持っており、それを低下させることで癌の勢いを抑える治療法です。
定期的な注射や内服薬と精巣の摘出の方法があります。
注射療法や内服治療では通院のみで可能です。


無治療経過観察

以下の治療法は当院ではできません。
ご希望の方は各病院へ紹介いたします。
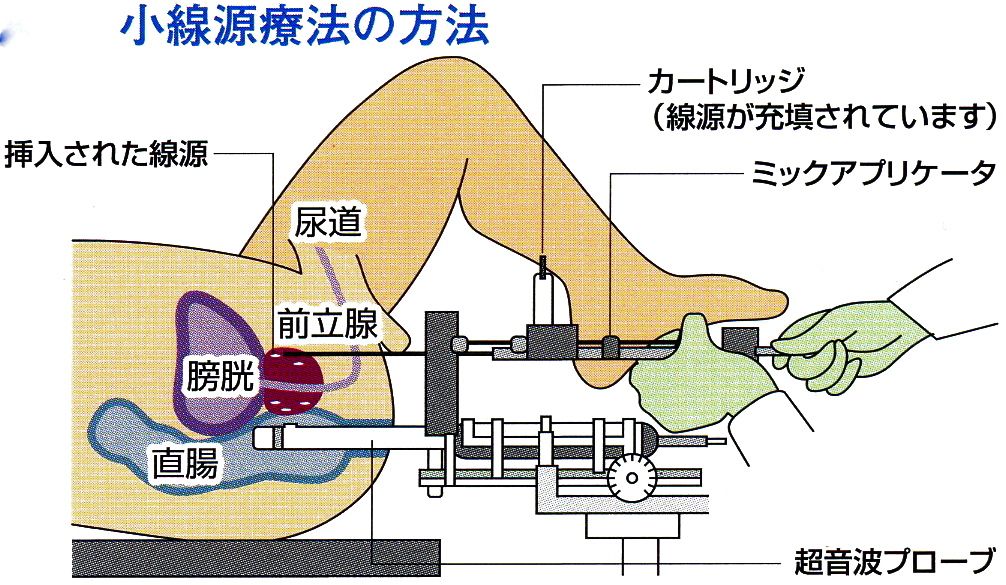
放射線療法(小線源療法)
放射線を出す粒子を前立腺内に埋め込んで内部から癌に放射線を当てる、新しい治療法です。数日間の入院が必要です。
この治療は東北大学病院で行っています。ご希望の方は紹介致します。
良い点
低リスク癌については手術とほぼ同等の治療成績と考えられます。
体への負担が軽く、ある程度高齢の方や合併症をお持ちの方に適しています。
悪い点
リスクの低い患者さんしか対象になりません。
前立腺の体積の大きい方も対象から外れます。
埋め込んだ直後は頻尿、排尿困難、尿意切迫などの排尿障害が生じますが、これらは数ヶ月後に軽快してきます。
強度変調放射線療法(IMRT)
全国的には一般に3次元原体照射法(3D-CRT)による70Gy前後の線量で治療が行われていますが、線量を増加させほど癌の再発率が低くなることは米国の成績で明らかになっています。従来は線量を増やすと下痢や排尿困難などの副作用も強まるとされていました。
しかし、東北大学病院で行っているIMRTを用いると線量を増加させ、かつ副作用も軽減するという二重のメリットを得ることができます。
予め、金マーカーという目印を前立腺内に入れておき、精密な治療プランを個々に作成、このマーカーをガイドに照射するため、膀胱内の尿や直腸内のガスの影響を受けずに目的とする前立腺と精嚢にのみ集中的に高線量(80Gy)を照射できます。
この治療は東北大学病院で行っています。ご希望の方は紹介致します。
良い点
癌を治す力は手術とほぼ同等です。特に癌組織が前立腺の外に出ている可能性のある方にはより有効です。手術のような麻酔は出血のリスクがありません。
悪い点
手術と違い、病巣を切り取るわけではないので腫瘍細胞が残る可能性があります。放射線療法後に手術療法を選択することはできません。
副作用として頻尿や排尿障害、肛門炎、性機能障害を引き起こすことがあります。またこれらの晩期障害として現れることがあります。
高密度焦点式超音波治療(HIFU)
肛門から超音波プローブを挿入し、その発生する熱を利用して癌組織を死滅させます。数日間の入院治療が必要です。
この治療は仙塩利府病院で行っています。ご希望の方は紹介致します。
良い点
安全で入院期間が短く、必要に応じて繰り返し治療ができます。
悪い点
ある程度進行した患者さんは対象になりません。
保険適応外で個人負担が100万円程度かかります。
治療直後には一過性の排尿障害が生じます。
ロボット支援腹腔鏡下根治的前立腺全摘術
欧米では1997年より臨床応用され、日本でも2014年4月より保険適応となりました。
良い点
従来の開腹手術に比べてより繊細で、正確な手術を行うことができ、傷が小さく痛みが軽度です。癌の治療実績は従来の手術と同等です。
術後の回復が早く、出血量が少なく、術後尿失禁や男性機能の保持、回復が早い傾向にあります。
悪い点
回復手術の場合と同様に癌の大きさによっては、全部取り切れない場合や、全部取り切れたと判断されても体内のどこかに残存し、再発する可能性があります。
また、手術中の合併症以外にも手術後に尿漏れ(尿失禁)や勃起機能不全が生ずる可能性があります。勃起神経が前立腺のすぐそばを通っているために、手術により切断されるため勃起機能障害は、手術直後はほぼ全例に生じます。
その後は徐々に回復傾向を示しますが、回復状況は勃起神経の温存の程度、年齢、術前の勃起機能などによって異なります。
以上の選択肢は、基本的に年齢と癌の進み具合によってある程度適したものが決まっています。
しかし、最終的には患者さん自身に選んでいただくことにしています。



